Lorena Suárez Idueta
Resumen
El peso al nacer es un marcador bien reconocido de la salud, la nutrición y el bienestar de la madre y la persona recién nacida. Las complicaciones del embarazo como preeclampsia, diabetes, malnutrición, anemia e infecciones están asociadas a restricción del crecimiento fetal o parto prematuro y pueden resultar en bajo peso al nacer (<2500 gramos), complicaciones y muerte. El bajo peso al nacer puede repercutir a lo largo de la vida con retraso del desarrollo, dificultad para el aprendizaje y enfermedades crónicas. Es prevenible cuando la mujer tiene acceso a servicios de salud de calidad en materia de anticoncepción para evitar los embarazos anticipados o no planeados, de atención prenatal, parto y puerperio. Las personas con bajo peso al nacer, después de ese momento, tienen derecho a ser atendidas con los cuidados de rutina de calidad, con acceso a atención especializada y prevención de secuelas. El sistema de salud debe asegurar el adecuado abasto, infraestructura, trazabilidad de procesos de atención y la adecuada generación de información desde el nivel local, en instituciones públicas y privadas. El bajo peso al nacer puede prevenirse mediante medidas sostenidas y multidisciplinarias con potencial de retorno social de inversión, pero será necesario el adecuado financiamiento y nivel de prioridad.
Introducción
A nivel global, el bajo peso al nacer (<2,500 gramos) ha sido considerado un trazador de vulnerabilidad desde hace más de 100 años por su asociación con el incremento de la morbimortalidad, siendo responsable alrededor del 80% de las muertes ocurridas en el periodo neonatal. Los esfuerzos por reducir este problema de salud se han intensificado en las últimas décadas, mediante los compromisos adquiridos en el objetivo mundial de nutrición, que buscaba reducir la tasa de prevalencia en un 30% entre 2012 y 2020. Sin embargo, en 2020, en el mundo, aún nacieron 19,8 millones de recién nacidos con un peso inferior a 2,500 gramos, lo que supone que la meta está lejos de ser alcanzada. La velocidad de reducción actual (estimada en 0,3% anual entre 2012 y 2020) tendría que ser once veces más rápida para alcanzar dicho objetivo en 2030. Este reto es particularmente difícil en las regiones del sur de Asia y África subsahariana que concentran casi tres cuartas partes de todos los recién nacidos con bajo peso (Okwaraji, Krasevec, et al., 2024). Desafortunadamente, México tampoco ha logrado dicha reducción.
Tipos de recién nacidos con bajo peso
El bajo peso al nacer puede deberse a un parto prematuro (nacer antes de la semana 37 de gestación), a la restricción del crecimiento intrauterino o a la combinación de ambos. La restricción del crecimiento intrauterino se refiere a la incapacidad del feto para alcanzar su potencial de crecimiento genético y se define como un peso estimado o circunferencia abdominal por debajo del percentil 10 para la edad gestacional, a menudo acompañado de anomalías en la ecografía Doppler (Farsetti et al., 2022). El crecimiento fetal es un proceso dinámico que al menos requiere dos mediciones por ultrasonido para su diagnóstico (American College of Obstetricians and Gynecologists, 2021). Dado que las mediciones ecográficas no están ampliamente disponibles (por ejemplo, en los registros de nacimiento), la medición de la talla pequeña al nacer (peso por debajo del percentil 10 para edad gestacional y sexo) se ha utilizado como un proxy de la restricción del crecimiento intrauterino, aunque no son sinónimos.
En México, aproximadamente el 6,3% de las personas que nacen, presentan bajo peso: 4% nacen prematuramente, 2,3% son pequeñas para la edad gestacional y 0,6% coexisten con las dos condiciones (Suárez-Idueta, Yargawa, et al., 2023). La Figura 1 muestra la distribución de personas recién nacidas con bajo peso, según edad gestacional y talla, en México, de 2013 a 2019.
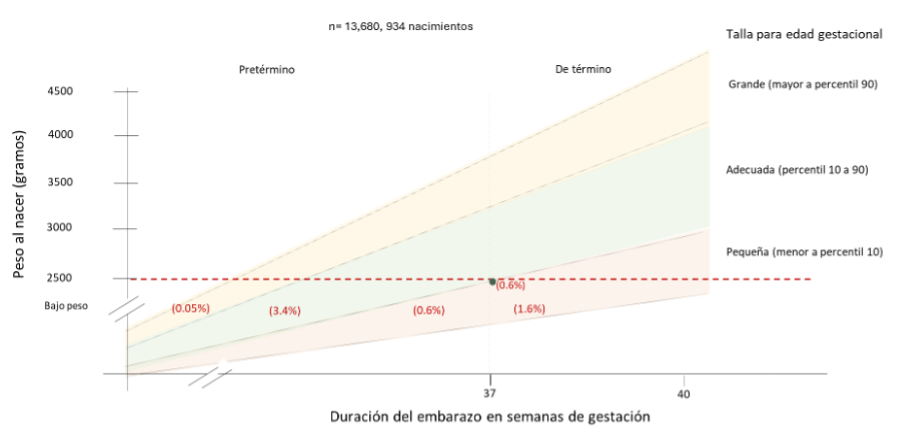
Figura 1. Tipos de recién nacidos con bajo peso en México, 2013-2019 (Secretaría de Salud, 2025).
En 2023, la incidencia de bajo peso al nacer fue mayor en la Ciudad de México (10.9%), Yucatán (9.6%), Aguascalientes (9.4%) y el Estado de México (9.1%) y menor en Baja California (5.6%), Chiapas (5.9%) y Colima (5.9%). Esta condición estuvo presente en 7 de cada 10 muertes prenatales ocurridas entre la semana 22 y 42 de gestación y aquellas ocurridas en los primeros 28 días posteriores al nacimiento (Figura 2).
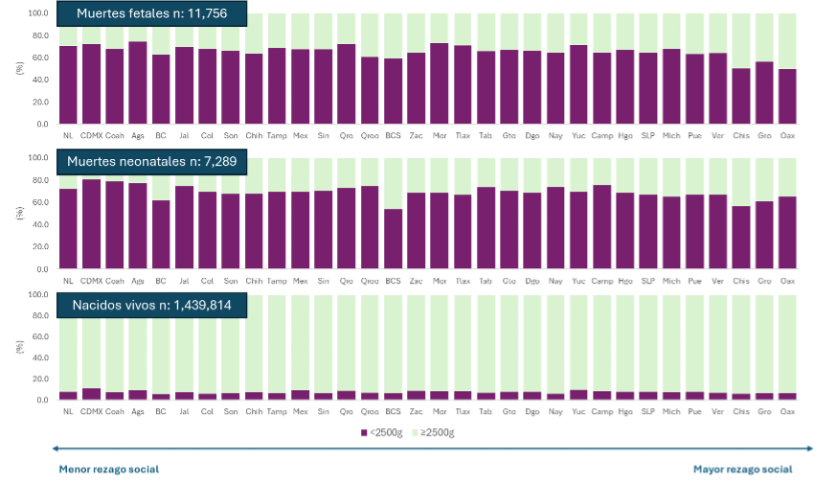
Figura 2. Bajo peso al nacer en personas recién nacidas vivas, muertes fetales y neonatales registradas en México 2023 (Instituto Nacional de Estadistica y Geografia INEGI, 2020; Secretaría de Salud, 2025).
Factores de riesgo
Los factores relacionados con la salud materna y el estilo de vida pueden desempeñar un papel importante en la duración de la gestación y el crecimiento fetal, lo que afecta el peso al nacer. Las personas nacidas con bajo peso (con prematurez y/o pequeñas para la edad gestacional) están expuestas a vías etiológicas comunes relacionadas con el consumo de sustancias nocivas, enfermedades crónicas, preeclampsia, diabetes gestacional, desnutrición, infecciones, entre otras. El parto prematuro suele producirse de forma espontánea o por razones médicas con inducción del parto o cesárea (por alguna complicación que requiera intervención de urgencia) y en los embarazos múltiples. Otros factores relacionados con el bajo peso al nacer son la composición corporal materna en el momento de la concepción (Índice de Masa Corporal, IMC, <18.5 kg/m2), la estatura baja (con límites que oscilan entre 145 y 155 cm), el embarazo adolescente y las condiciones socioeconómicas (Victora et al., 2021). Por ejemplo, el rezago social puede condicionar una nutrición deficiente, anemia subsecuente, infecciones, una carga de trabajo más exigente y menor acceso a atención prenatal temprana.
Así, las condiciones maternas adversas impactan negativamente a la siguiente generación, creando un círculo vicioso de vulnerabilidad. El nacer con bajo peso está asociado a secuelas físicas, neurológicas y psicológicas en el corto, mediano y largo plazo. En el periodo neonatal, se tiene mayor riesgo de hipotermia, hipoglucemia y muerte. En la etapa infantil, los sobrevivientes pueden desarrollar retraso en el desarrollo psicomotor, así como asma, epilepsia y parálisis cerebral. Finalmente, en la vida adulta, la desnutrición fetal podría favorecer el desarrollo de enfermedades crónicas como hipertensión arterial, diabetes mellitus tipo 2 y síndrome metabólico, que condicionan la reducción de la productividad, discapacidad y muerte prematura (Abbas, Kumar, Mahmood, & Somrongthong, 2021; Ashorn et al., 2023; Reyes & Manalich, 2005), tal y como se ilustra en la Figura 3.
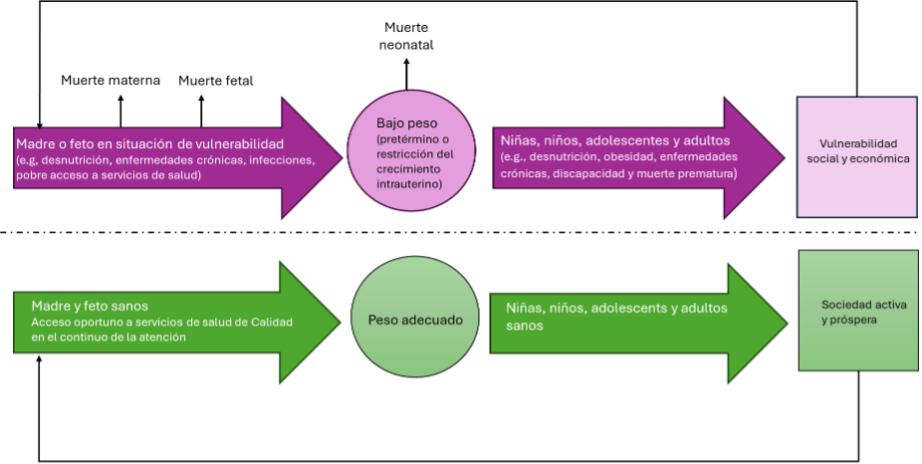
Figura 3. El ciclo de la vulnerabilidad. Adaptado de (Ashorn et al., 2023).
Intervenciones a lo largo del continuo de la atención
Las intervenciones enfocadas en reducir la morbimortalidad del bajo peso deben centrarse en la mujer a través del continuo de la atención: desde la etapa preconcepcional, embarazo, parto y puerperio con seguimiento del recién nacido en etapa neonatal y posteriormente a lo largo de la vida. La reducción del bajo peso al nacer debe incluir un enfoque integral y multidisciplinario. En la etapa preconcepcional, es fundamental optimizar la salud y la nutrición de la mujer. El acceso a la promoción de la salud sexual, anticoncepción e higiene menstrual desde etapas tempranas es esencial ya que reduce el riesgo de embarazos adolescentes y/o no planeados.
Durante el embarazo, la atención prenatal oportuna y de calidad ha mostrado su eficacia para brindar atención psicosocial con la promoción de estilos de vida saludables, incluyendo la promoción de lactancia materna, higiene de manos y asesoramiento nutricional (suplementación con hierro, ácido fólico y micronutrientes) así como prevenir, detectar y tratar condiciones médicas como hipertensión, preeclampsia (considerando la administración de dosis bajas de aspirina), diabetes gestacional, parto prematuro (considerando la administración de esteroides para la maduración pulmonar), bacteriuria asintomática y las infecciones del tracto urinario, VIH y/o sífilis.
El uso de nuevas tecnologías como inteligencia artificial ofrece oportunidades únicas para optimizar la atención prenatal. El uso de algoritmos inteligentes, como los desarrollados para mejorar la predicción del riesgo obstétrico o la detección de complicaciones en el feto (por ejemplo, la restricción del crecimiento intrauterino), podría permitir que el ejercicio clínico de cada consulta sea más individualizado y oportuno. Sin embargo, su implementación requiere financiamiento específico para su desarrollo, capacitación del personal de salud y la infraestructura necesaria para su integración en las diferentes instituciones del sistema de salud.
Después del parto, la Organización Mundial de la Salud recomienda identificar y atender a todas las personas recién nacidas con bajo peso en el contexto de la cobertura de salud universal, con estrategias basadas en evidencia científica como la atención neonatal de rutina (reanimación, control de temperatura, contacto piel con piel o estrategia canguro, pinzamiento tardío de cordón y apoyo a la lactancia), tratamiento de complicaciones (sepsis, dificultad respiratoria, ictericia), con redes funcionales de referencia y contrarreferencia, que aseguren el acceso a unidades de cuidados intensivos neonatales, en caso necesario (WHO consultative Group on multisectoral programmatic interventions to reduce the risk of low birth weight, 2024).
Mas allá de la sobrevida
El pronóstico de los recién nacidos y particularmente de aquellos con muy bajo (<1500 gramos) y extremadamente bajo (<1000 gramos) peso al nacer, depende de la calidad de la atención en las unidades de salud donde ocurren el 97% de los nacimientos. A menor peso (o menor edad gestacional), mayor probabilidad de presentar secuelas visuales, auditivas y neurológicas. Los cuidados postnatales requieren personal de salud capacitado en el manejo de cuidados intensivos neonatales, equipamiento necesario para otorgar y monitorear una oxigenoterapia juiciosa, así como abasto de fármacos, pruebas de laboratorio y gabinete para la detección y tratamiento de complicaciones como sepsis y retinopatía del prematuro (ROP). Esta última es una de las principales causas de ceguera en la etapa infantil, por lo que es necesario considerar una exploración oftalmológica antes del alta hospitalaria en pacientes de ≤1500 gramos o bien de ≤32 semanas, para realizar una búsqueda exhaustiva de lesiones de la retina. El tratamiento oportuno, ya sea médico o quirúrgico, puede evitar ceguera. Posterior al egreso hospitalario y durante los primeros años de vida, el contacto con los servicios de salud debe continuar, ya que puede contribuir al mejoramiento de las condiciones cognitivas, lingüísticas y motoras (WHO consultative Group on multisectoral programmatic interventions to reduce the risk of low birth weight, 2024).
Retos vigentes en salud pública
En México, existen retos importantes en la implementación de estrategias de prevención y detección de complicaciones a lo largo del continuo de la atención debido a un sistema de salud pública fragmentado y con poco financiamiento. Nuestro país destina en promedio 3% de su PIB al rubro de salud, cuando la recomendación de la Organización Mundial de la Salud es del doble (6 %) (Benumea, 2025). Esta limitación se traduce en problemas operativos como la falta de camas de hospital, la disponibilidad heterogénea de equipos de salud en los diferentes turnos, el desabasto de medicamentos, así como equipo obsoleto o insuficiente. Por ejemplo, la falta de monitores, alarmas y mezcladores de oxígeno en algunas unidades de cuidados intensivos neonatales dificulta la administración precisa de la concentración de oxígeno y pone en riesgo la seguridad de los pacientes prematuros (Zepeda Romero et al., 2024).
Las partidas presupuestarias dirigidas a financiar servicios de salud sexual y reproductiva que incluyen planificación familiar, salud materna y perinatal han sido fluctuantes en los últimos años, como lo muestra la Tabla 1.
En 2025, el Ramo 12, que ejerce la federación para la ejecución de programas de salud pública y operación de hospitales federales de referencia e institutos nacionales de salud, recibió 2,985 millones de pesos (15% menor que en el año 2019). Si bien la transferencia de recursos a los estados y municipios a través del Ramo 33 se mantuvo en 1,612 millones de pesos, aún resulta insuficiente para la administración y ejecución de programas preventivos enfocados a la población de mujeres en edad fértil sin seguridad social. Además, cabe mencionar que el presupuesto global proyectado de 66,825 millones para la Secretaría de Salud para 2026 resulta en una reducción del 4.4% comparado con 2025 (69,894 millones), lo cual anticipa el nivel de prioridad (Benumea, 2025).
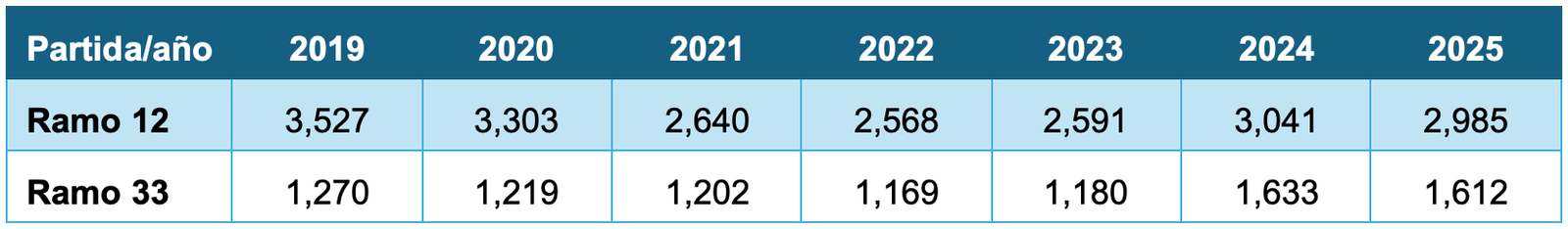 Tabla 1. Recursos para la política en salud materna, sexual y reproductiva en millones de pesos. Fuente: Plataforma “A dónde va el presupuesto, Fundar, Centro de Análisis e Investigación”. Cifras deflactadas a pesos reales de 2026.
Tabla 1. Recursos para la política en salud materna, sexual y reproductiva en millones de pesos. Fuente: Plataforma “A dónde va el presupuesto, Fundar, Centro de Análisis e Investigación”. Cifras deflactadas a pesos reales de 2026.
Sistemas de información
El peso y la edad gestacional son marcadores de la salud, nutrición y bienestar de la madre y su recién nacido. Su medición y registro son elementos fundamentales para informar y poder evaluar las políticas públicas en materia de salud materna y perinatal. A nivel mundial, se han hecho esfuerzos importantes por implementar registros de nacimiento que generen información sobre bajo peso. En 2020, el 64% (125/195) de países miembros de la OMS disponían de datos nacionales sobre el bajo peso al nacer; el 40% (82/195) registraban partos prematuros y únicamente ocho países registraban nacimientos pequeños para la edad gestacional de forma rutinaria (Lawn et al., 2023; Okwaraji, Bradley, et al., 2024).
En México, el Subsistema de Información sobre Nacimientos (SINAC) ha permitido integrar información valiosa sobre mujeres, sus recién nacidos e instituciones de salud. Desde 2008, este sistema de información oficial registra y valida los nacimientos ocurridos tanto en unidades de salud públicas y privadas, como en la comunidad, con un bajo porcentaje de datos faltantes en variables clave como peso al nacer (5%), edad gestacional (0.4%) y sexo (<0.1%). Por otro lado, el registro del peso al nacer y la edad gestacional en las defunciones ocurridas en el primer mes de vida ha sido posible a través de las estadísticas del Instituto Nacional de Estadística y Geografía (INEGI) desde el año 2022. Dicho acierto permitirá un mejor acercamiento al seguimiento del bajo peso en México; sin embargo, debe consolidarse la calidad de la información, ya que, en 2023, el porcentaje de datos faltantes fue aún considerable para peso al nacer (39.3%) y edad gestacional (26.9%). Una alternativa para estudiar el papel del bajo peso en la mortalidad, por ejemplo, entre los menores de cinco años, es la vinculación de bases de datos mediante algoritmos digitales que empaten variables comunes registradas en certificados de nacimiento y defunción. (Suárez-Idueta, Pita, et al., 2023).
Conclusión
Las personas que nacen con bajo peso pueden tener consecuencias de salud importantes que ponen en riesgo su desarrollo óptimo y sobrevida. La etapa preconcepcional y el embarazo son momentos clave para su prevención. Se requieren esfuerzos concretos y sostenidos que incluyan un mayor financiamiento para optimizar el equipamiento, el uso de nuevas tecnologías y la calidad de la atención en las unidades de salud. La implementación y trazabilidad de estrategias a lo largo del continuo de la atención podrían impactar positivamente el crecimiento intrauterino y la calidad de vida de las siguientes generaciones.
Conflicto de intereses: Los autores declaran explícitamente que no presentan conflictos de intereses.